Nei Pronto Soccorso, il triage identifica bene i pazienti a rischio immediato, ma riduce una forte eterogeneità clinica in poche classi di urgenza. All’interno della stessa classe, pazienti molto diversi (per gravità fisiologica acuta o per complessità clinica/gestionale) vengono spesso gestiti come se fossero operativamente equivalenti.
Questa scarsa strutturazione della priorità intra-classe comporta:
- elevata discrezionalità decisionale
- variabilità tra operatori
- inefficienze nei flussi soprattutto in condizioni di congestione e aumento dei tempi di attesa per i pazienti più vulnerabili
Inoltre, molte informazioni rilevanti sono contenute in testi non strutturati (anamnesi breve, note infermieristiche) e risultano difficili da utilizzare con strumenti tradizionali. Serve quindi un supporto decisionale che strutturi e valorizzi le informazioni già disponibili al triage, migliorando le decisioni operative senza sostituire il giudizio clinico. L’implementazione è stata sviluppata in un pronto soccorso di medie-grandi dimensioni con accessi giornalieri prossimi a 150 pazienti.
Approccio metodologico
Step 1: Pipeline LLM “domain-adapted” con validazione clinica
- Integrazione di dati strutturati (parametri vitali, età, sesso) e testi di triage.
- Normalizzazione del testo clinico (correzioni, espansione acronimi, standardizzazione semantica).
- Inferenza LLM calibrata con prompt progettati e validati con medici del PS.
- Output: due valutazioni ordinali per paziente:
- Intensità (gravità fisiologica acuta)
- Complessità (vulnerabilità e carico gestionale
Se il triage resta invariato: il modello aggiunge un secondo livello decisionale.
Step 2: Algoritmo “agentico” di prioritizzazione + simulazione operativa
- Le misure LLM alimentano un algoritmo che propone una priorità intra-classe tramite indice composito (ponderazione tra intensità e complessità).
- Valutazione tramite simulazione a eventi discreti, isolando l’effetto della sola regola di prioritizzazione a domanda/capacità costanti.
- Il sistema agisce come supporto decisionale in tempo reale: produce segnali operativi interpretabili e migliora la performance senza cambiare i protocolli clinici.
Risultati
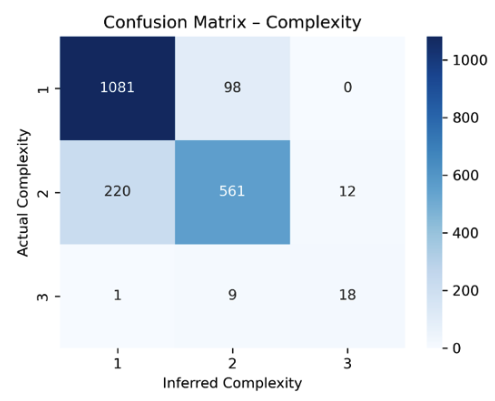
Allineamento con il giudizio clinico
Le valutazioni del modello risultano coerenti con valutazioni mediche indipendenti, in particolare sulla dimensione di complessità.
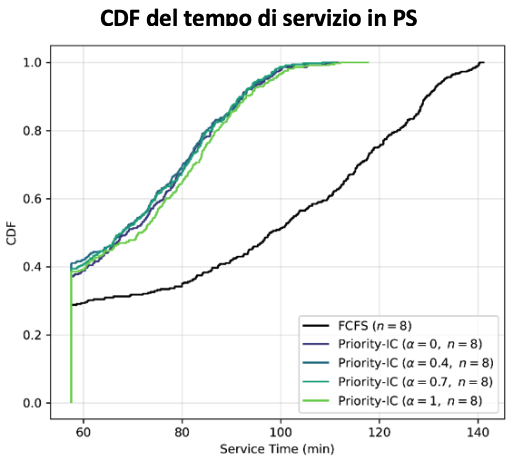
Riduzione dei tempi di attesa in congestione
La prioritizzazione secondaria basata su intensità+complessità riduce il tempo medio di attesa nella classe analizzata di circa 19–29 minuti per paziente, con benefici indiretti anche sulle altre classi.
Miglioramento del flusso complessivo
Una redistribuzione più strutturata delle attese riduce la congestione sistemica, intervenendo sui pazienti più sensibili al ritardo e limitando l’inflazione dei tempi di servizio.
Decisioni più trasparenti e governabili
Rende esplicite logiche oggi informali, migliorando trasparenza, riproducibilità e governance del processo.





